в розділ ОНКОЛОГІЯ
У групу злоякісних пухлин шкіри входять три основних види новоутворень: рак, меланома і саркоми. Близько 90% пухлин становить рак шкіри. Решта 10% припадають на різноманітні за джерелом розвитку і гістологічною будовою новоутворення, до яких відносяться:
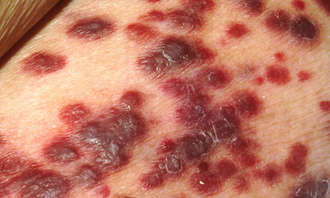 1) меланома (злоякісна пухлина пігментнообразующей системи шкіри);
1) меланома (злоякісна пухлина пігментнообразующей системи шкіри);
2) рак з придатків шкіри (аденокарцинома потових і сальних залоз);
3) фібросаркома шкіри;
4) вибухає дерматофібросаркома шкіри;
5) Лейоміосаркома шкіри;
6) ангіосаркома шкіри;
7) множинна геморагічна саркома Капоші, що відноситься, на думку сучасних авторів, до гемобластозам.
Найбільш часто зустрічаються і представляють максимальну практичну значимість рак шкіри і меланома.
Рак шкіри
Рак шкіри разом з базаліома є однією з найбільш частих форм злоякісних пухлин людини і саме тієї, при якій отримані найкращі результати лікування. Серед усіх злоякісних пухлин рак шкіри становить 12- 14% (3-5-е місце). Показники захворюваності на рак шкіри коливаються від 50 до 60, досягаючи в групі осіб похилого віку 140-145 на 100 000 населення. Смертність від раку шкіри відносно невелика і, як правило, не перевищує 1-3 на 100 000 жителів. Рак шкіри вражає майже однаково часто чоловіків і жінок, пік захворюваності на рак шкіри ставиться до людей у віці від 60 до 70 років.
В даний час фактори екзогенної та ендогенної природи, що сприяють виникненню раку шкіри, об'єднуються в три великі групи: 1) фактори зовнішнього середовища; 2) хронічні запальні процеси специфічної і неспецифічної природи з явищами патологічної регенерації; 3) патологічні стани конституціонального або вікового характеру.
До факторів зовнішнього середовища, в першу чергу, відносять тривалу сонячну радіацію. Крім того, екзогенними причинами виникнення раку шкіри вважаються рентгенівське випромінювання, вплив інших канцерогенних чинників, хронічна фізична травма.
Раку шкіри нерідко передують хронічні запальні захворювання, найчастіше загоюються виразках, рубцях і свищах. Ракова пухлина може з'являтися і на тлі специфічних хронічних запалень, пов'язані з туберкульозом шкіри, сифіліс, червоного вовчака. Виникненню раку шкіри на тлі хронічних запалень зазвичай передує тривалий період, іноді обчислюється десятиліттями.
До особливої групи факторів захворювання на рак шкіри відносяться патологічні стани конституціонального або вікового характеру, які називаються облігатними передраками, тобто майже завжди призводять до виникнення раку шкіри. До облігатним предракам відносяться пігментна ксеродерма, хвороба Боуена і ерітроплазія Кейра.
За гістологічною будовою розрізняють дві основні форми раку шкіри: базаліом (базальноклітинний рак шкіри) і плоскоклітинний рак. Базаліома зустрічається набагато частіше - в 70-75% випадків, має більш сприятливий прогноз і майже завжди локалізується на обличчі (внутрішній кут ока, носолобная область, скроню, крила носа, носо-губна складка, верхня губа). На відміну від раку шкіри не вражає слизові оболонки. Базаліоми відрізняються місцевим деструірующім зростанням, практично не метастазують.
Плоскоклітинний рак шкіри підрозділяється на диференційований і недиференційований і метастазує лімфогенним шляхом приблизно у 10% хворих на рак шкіри. Гематогенні метастази виникають рідко і тільки на пізніх стадіях розвитку процесу захворювання на рак шкіри. Особливо злокачественно протікає рак шкіри нижніх кінцівок, іноді не поступаючись в цьому відношенні іншим локализациям раку шкіри.
Діагностика раку шкіри не представляє особливих труднощів, проте іноді доводиться проводити диференційний діагноз з хронічними запальними процесами, такими, як туберкульоз, сифіліс, глибокий мікоз та ін. Вирішальне значення в діагностиці раку шкіри належить біопсії, яка при раку шкіри практично безпечна. При невеликих пухлинах раку шкіри виробляють тотальне висічення всього патологічного вогнища, а при великих новоутвореннях раку шкіри беруть шматочок пухлини разом зі здоровими навколишніми тканинами.
У терапії раку шкіри використовують всі методи, які застосовуються для лікування злоякісних новоутворень: хірургія, опромінення, кріодеструкція, локальна хіміотерапія, лазерна терапія.
Лікування раку шкіри
Хірургічне лікування раку шкіри найчастіше застосовується при пухлинах шкіри тулуба і кінцівок, де є достатній запас шкіри. При плоскоклітинному раку шкіри розріз повинен відступати від краю пухлини на 1,5-2 см, при базаліома - не менше 0,5-1,0 см від видимих кордонів новоутворення. Чим ширше видалена пухлина, тим нижче частота рецидивів. Хірургічний метод показаний при рецидивах, а також при пухлинах, які розвинулися на тлі рубців і Свищева ходів. У ряді випадків (проростання в кістку, судинно-нервовий пучок) при локалізації плоскоклітинного раку на кінцівки виробляють її ампутацію.
Променева терапія є основним видом лікування раку шкіри і методом вибору при його локалізації на шкірі голови і, особливо, особи. Джерелами випромінювання можуть бути як близькофокусна рентгенотерапевтичних установки, так і мегавольтної джерела.
Найбільш часто застосовується близькофокусна рентгенотерапія на апаратах РУМ-7, РУМ-21, ТУР-60. Використовується можливість міняти на цих апаратах проникаючу здатність випромінювання при зміні напруги генерування рентгенівських променів (від 10 до 100 кВ) в залежності від поширеності процесу.
При базаліомах в зону опромінення включаються пухлину і навколишні її на відстані 5 мм тканини для виключення маргінальних рецидивів. Опромінення проводиться з одного поля, п'ять разів на тиждень, разові дози 3-4 Гр, сумарні - 50-55 Гр.
Для лікування плоскоклітинного раку шкіри поле опромінення повинно перевищувати видиму кордон пухлини на 1 см. Режим опромінення такою ж, як при лікуванні Базалєєв, але сумарні дози доводяться до 60-65 Гр.
При поширених неоперабельних пухлинах застосовується дистанційна гамма-терапія, електронне випромінювання, або проводиться поєднана променева терапія, що включає близькофокусну рентгенотерапію і дистанційну гамма-терапію. Сумарні дози при цьому складають 60-65 Гр. Місцева променева реакція при опроміненні шкіри виражається вологим епідерміта до кінця або через один-два тижні після закінчення опромінення. Лікування епідерміта полягає в місцевому застосуванні метилурациловой і іруксоловой мазей, солкосерила. Епітелізація зазвичай відбувається протягом 4-6 тижнів.
Кріотерапія або руйнування пухлин дією низької температури застосовується при новоутвореннях шкіри (зазвичай базаліомах), розташованих на обличчі, в тих випадках, коли хірургічна операція може призвести до косметичних дефектів, а променева терапія з яких-небудь причин недоступна. Кріодеструкція використовується також тоді, коли потрібно видалити множинні пухлини на тілі.
Хіміотерапія при раку шкіри використовується майже виключно локально. Місцева хіміотерапія найчастіше застосовується для лікування рецидивних базаліом, що виникли після хірургічного або променевого впливу, і полягає нанесенні мазі з активним протипухлинну агентом (проспидин, омаін та ін.) На пухлину і прилеглі ділянки здорової шкіри. Змазування виробляють протягом 10-15 днів, що зазвичай дає хороший терапевтичний результат.
Лазерна терапія раку шкіри в останні роки стає все більш поширеною. Для лазерного опромінення або лазерної коагуляції використовують різні типи апаратів (С02-лазери, гелій-неонові, гелій-кадмієві та деякі інші лазери). Вплив здійснюється під місцевим або загальним знеболенням і, як правило, проводиться за один сеанс. Через кілька днів після лікування утворюється струп, який відпадає через 3-4 тижні. Надалі утворюється рубець, що дещо обмежує застосування лазеротерапії через косметичних проблем.
Рак шкіри має найкращий прогноз серед усіх злоякісних пухлин. Базаліоми виліковуються в 95% випадків. При плоскоклітинному раку в разі відсутності регіонарних метастазів 5-річна виживаність становить 75-85%. Наявність метастазів у регіонарні лімфатичні вузли і вростання пухлини в прилеглі органи (Т4, N1) знижують показники 5-річної виживаності до 23-27%.
Меланома
Меланома шкіри - порівняно рідкісна пухлина (2-3% від загального числа злоякісних новоутворень людини), яка розвивається з пігментних клітин-меланоцитів, що розташовуються в базальному шарі епідермісу і продукують темний пігмент меланін. Кількість меланіну у шкірі визначає її колір. У більшості хворих меланома розвивається на місці деяких пігментних невусів, як вроджених, так і набутих, хоча вона може виникати і на зовні не зміненої шкірі.
Найчастіше меланома виникає у хворих у віці від 30 до 60 років, чоловіки і жінки хворіють приблизно з однаковою частотою. Локалізація меланом різноманітна, однак частіше уражаються нижні кінцівки, тулуб, рідше голова, шия і верхні кінцівки. У переважній більшості випадків меланоми поодинокі, множинні пухлини реєструються не більше ніж у 2-3% хворих.
Серед факторів, що сприяють виникненню меланоми найчастіше називають сонячну радіацію, оскільки частота цих новоутворень тісно пов'язана з географією. Однак на відміну від раку шкіри, який найбільш часто виникає в місцях найбільшої інсоляції, тобто на ділянках колишніх сонячних опіків, меланома далеко не завжди з'являється в цих областях. Крім зовнішніх чинників, мають значення і генетичні. Так, у блондинів і особливо рудоволосих меланома виникає частіше і прогностично протікає більш несприятливо. Збільшено частоту меланом у людей з сірими і блакитними очима, а також у тих, хто має різні типи гіперпігментації (веснянки, родимки). Відзначено, що споживання продуктів тваринного походження підвищує ризик виникнення меланоми.
У переважній більшості випадків злоякісна меланома розвивається не на нормальній шкірі, а на тлі вродженого або набутого невуса. При цьому найбільш небезпечними в плані перетворення в меланому є пігментний прикордонний невус, синій або блакитний невус, невус Ота, обмежений передраковий меланоз Дюбрея і деякі інші, набагато більш рідкісні види. У той же час безліч інших невоїдного утворень (пігментний папілломатозний, фіброепітеліальний, бородавчастий, внутрішньо-дермальний невуси) взагалі не дають початку меланоми або озлокачествляются вкрай рідко.
Існують симптоми активізації невуса, сукупність яких може допомогти лікарю запідозрити початок малігнізації або вже виниклу меланому:
- швидке зростання невуса, асиметричне збільшення або ущільнення одного з його ділянок;
- зміна пігментації невуса;
- поява нових відчуттів в області розташування невуса (поколювання, свербіж, печіння, напруження);
- поява папілломатозних виростів, тріщин, кровоточивості;
- випадання волосся з поверхні невуса;
Поява нових вузликів-сателітів, збільшення лімфатичних вузлів, меланурія свідчать про вже розвилася меланоми і часто є проявами генералізації процесу.
В діагностиці злоякісної меланоми, крім перерахованих вище клінічних симптомів, допомагають радіоізотопні методи (дослідження з 32Р, який накопичується в меланомі в 2-7 разів більше, ніж в симетричному ділянці здорової шкіри) і термографія (температура в меланомі на 2-4 ° С вище , ніж в нормальній шкірі). Однак вирішальне значення має морфологічне дослідження матеріалу, отриманого з меланоми. Основним методом при цьому є пункційна біопсія або дослідження мазків-відбитків з поверхні із'язвіться пухлини. Небезпека пункції меланоми тонкою голкою в даний час ставиться під сумнів, однак цю процедуру все ж прагнуть максимально наблизити до подальшого лікувальній дії. Зазвичай пункцію виробляють після 2-3 сеансів опромінення меланоми. У випадках, коли дані цитологічного вивчення пункційного матеріалу є невизначеними, проводиться тотальна біопсія, тобто висічення пухлини в межах здорових тканин, при цьому зазвичай виконується термінове гістологічне дослідження.
Гістологічно виділяють чотири основні клітинних типу меланоми: веретеноклеточний, епітеліоїдний, невоклеточний дрібноклітинний і невусоподабний. Зустрічаються також змішано або поліморфноклеточние меланоми.
Метастазування при меланомі може бути вкрай різноманітним, хоча, як правило, спочатку уражаються регіонарні лімфатичні вузли. Гематогенні метастази найчастіше розвиваються в легенях, але можуть страждати і будь-які інші органи.
Для лікування меланоми застосовують хірургічний, променевий, комбінований і лікарський методи, а також лазеротерапія. Основним принципом сучасного хірургічного лікування є радикальне видалення первинної пухлини і регіонарних метастазів. Пухлина січуть широко в межах здорових тканин. Відстань, на яку слід відступити від видимого краю пухлини, варіює від 2 см (при 1 рівні інвазії по Clark) до 5-8 см при ТЗ-Т4. Разом з тим, оскільки рівень інвазії стає відомим лише після гістологічного дослідження видаленого матеріалу, зазвичай хірургічний розріз проходить на відстані не менше 5-6 см від краю пухлини. При початкових стадіях захворювання видалення незмінених регіонарних лімфатичних вузлів з профілактичною метою в даний час вважається недоцільним. Променева терапія як компонент комбінованого лікування частіше використовується у вигляді передопераційного опромінення. Зазвичай для цього використовується близькофокусна рентгенотерапія, іноді електронне випромінювання. Доза фракціями з 5-6 Гр доводиться до 50-60 Гр, і в терміни від 1-2 днів до 2-3 тижнів після закінчення опромінення виконується хірургічний етап. У тих випадках, коли променева терапія використовується в якості самостійного методу, дози на первинну пухлину складають 60-80 Гр, на регіонарні лімфатичні вузли - 45-50 Гр. Хіміотерапія в сучасному вигляді поки не в змозі привести до стійкого виліковування хворих меланомами, однак широко використовується в різних клінічних ситуаціях. При дисемінованих формах захворювання, як правило, у поєднанні з імунотерапії, застосовуються диметил-тріазено-імідазол-карбоксамін (DTIC), нітрозометілмочевіни (НММ). Використовуються також такі препарати як проспидин, циклофосфан, вінбластин, вінкристин, актиноміцин D, блеоміцетіном, пенломіцін та інші. У 30-40% випадків вдається домогтися об'єктивної регресії пухлинних вогнищ навіть при генералізованих формах меланоми. Перераховані препарати вживаються і в схемах профілактичної хіміотерапії при III клінічної стадії захворювання. При лікуванні меланом кінцівок застосовується метод локальної хіміотерапії у вигляді екстракорпоральної перфузії протипухлинними препаратами у високій концентрації. Ізоляція кінцівки здійснюється турнікетом, а циркуляція крові підтримується апаратом штучного кровообігу. Імунотерапія досить широко застосовується в різних схемах лікування хворих меланомами. При активній неспецифічної імунотерапії в організм хворого вводяться різні вакцини (БЦЖ, оспенная, коклюшная та ін.), Або імуномодулятори (Poly А | U, левамізол та ін.), Що підвищують загальну імунологічну активність. Іноді досягаються позитивні результати шляхом ін'єкції вакцин в область метастатических вузлів. Активна специфічна імунотерапія спрямована на активізацію імунологічних реакцій при введенні ауто- і алогенних пухлинних клітин, оброблених різними методами з метою зменшення ймовірності імплантаційних метастазів, але зберегли при цьому антигенну структуру. При пасивної імунотерапії хворим з генералізованою формою меланоми вводяться сироватки імунізованих донорів. Адоптівная імунотерапія полягає у введенні хворим імунокомпетентних клітин (лейкоцитів, лімфоцитів, клітин кісткового мозку). Складністю цього виду лікування є антигенні відмінності між клітинами хворого і донора. Є повідомлення про позитивні результати лікування меланом шляхом введення власних лімфоцитів хворого, оброблених активаторами типу фитогемагглютинина, метатрексата та ін. Лазерне лікування меланом шкіри застосовується досить широко. Лазерне висічення (СОГ-лазери, неодимові лазери) використовується при пігментних невуса, що змінюють свій стан; меланозе Дюбрея, меланомі in situ і I стадії; поверхнево поширеною меланоми. Висічення здійснюють при вихідної потужності 25-30 Вт сфокусованим до 0,3-0,5 мм променем, відступивши від країв пухлини на 3-5 см. Після закінчення висічення ранову поверхню опромінюють розфокусованим до 5-10 мм лазерним променем з метою досягнення абластики і гемостазу. При початкових формах меланоми (1 рівень інвазії по Clark) прогноз відносно сприятливий, майже у всіх таких хворих можна домогтися стійкого вилікування. У міру наростання глибини інвазії пухлини прогноз захворювання різко погіршується і при 5-му рівні інвазії п'ятирічне виживання не перевищує 30- 40%. При наявності метастазів у регіонарних лімфатичних вузлах, незалежно від розмірів первинної пухлини, показники виживаності складають не більше 15-25%.
В Київському центрі Фунготерапії, біорегуляції і Аюрведи ведуть прийом кваліфіковані лікарі нетрадиційної медицини. Вартість консультації 300 гривень. Історії хвороб і результати лікування ви можете переглянути за цим за посиланням.
Записатися на прийом ви можете за телефонами: (097) 231-74-44, (050) 331-74-44, (063) 187-78-78, +38 (098) 583-85-85 (Viber), +38 (093) 688-25- 88 (WhatsApp, Telegram) e-mail:Ця електронна адреса захищена від спам-ботів. У вас повинен бути включений JavaScript для перегляду.

















 Багато користувачів месенджерів використовують додаток Telegram, як як на відміну від Viber нові учасники групи можуть бачити попередню переписку в групі. Для приєднання до групи "Нетрадиційна Медицина" в Telegram відскануйте QR код або перейдіть за посиланням-запрошення
Багато користувачів месенджерів використовують додаток Telegram, як як на відміну від Viber нові учасники групи можуть бачити попередню переписку в групі. Для приєднання до групи "Нетрадиційна Медицина" в Telegram відскануйте QR код або перейдіть за посиланням-запрошення 




















