в розділ ОНКОЛОГІЯ
Пухлини, що походять з елементів лімфатичного вузла або екстранодальна лімфоїдної тканини, отримали назву лімфоми. В основу сучасних гістологічних та цитологічних класифікацій пухлинних захворювань лімфоїдної і кровотворної тканини покладено клітинний склад новоутворення. Загальноприйнятою є міжнародна гістологічна та цитологічна класифікація пухлинних захворювань кровотворної та лімфоїдної тканини.
Злоякісні лімфоми - Лімфогранулематоз (хвороба Ходжкіна)
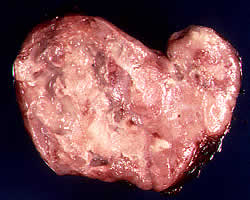 Серед злоякісних лімфом, Що становлять близько 5% від всіх онкологічних захворювань, на частку лімфопранулематоза доводиться 55-65%. Найчастіше хворіють люди у віці 15-34 і старше 50 років.
Серед злоякісних лімфом, Що становлять близько 5% від всіх онкологічних захворювань, на частку лімфопранулематоза доводиться 55-65%. Найчастіше хворіють люди у віці 15-34 і старше 50 років.
Хвороба найчастіше починається з появи збільшеного еластичного безболісного вузла в одній з груп периферичних лімфатичних вузлів вище діафрагми. Поступово в процес втягуються інші вузли цієї ж анатомічної зони, а потім і сусідніх зон. Захворювання може супроводжуватися загальними симптомами (слабосоть, нічні поти, втрата маси тіла, лихоманка, свербіж шкіри) або протікати без таких. Характерна волнообразность клінічних проявів: періоди загострення змінюються періодами відносного благополуччя. При первинному ураженні медіастинальної лімфатичних вузлів першим клінічним проявом захворювання може бути синдром здавлення верхньої порожнистої вени. Органний лімфогранулематоз може бути вторинним, рідше - первинним. Найчастіше вдруге уражаються легені, залучення в процес селезінки і печінки може не супроводжуватися їх збільшенням, нижче діафрагми органні ураження частіше локалізуються в тонкий кишці і шлунку. При лімфогранулематозі вегоечаются ураження кісток і шкіри.
Діагностика лімфогранулематозу заснована на морфологічному дослідженні пунктировані або віддаленого збільшеного лімфатичного вузла. Наявність характерних багатоядерних клітин Березовського-Штернберга натогномонічно для цього захворювання.
Ступінь поширення процесу визначається шляхом проведення рентгенологічного дослідження органів грудної клітини, виконання УЗД черевної порожнини, екскреторної урографії, лімфографії. Стан селезінки уточнюється за допомогою її радіонуклідного та ангіографічної досліджень. За свідченнями проводиться радіонуклідне дослідження кісток скелета. У стадіюванні лімфогранулематозу важливе місце займає морфологічне дослідження селезінки, печінки, лімфатичних вузлів і кісткового мозку (див. Нижче). Тому стандартним етапом обстеження таких хворих є діагностична (експлоратівной) лапаротомія, в процесі якої виконуються спленектомія, біопсія печінки і лімфатичних вузлів. У молодих жінок в процесі такої операції яєчники підшиваються до середини задньої поверхні матки з метою їх виведення із зони подальшого інтенсивного опромінення. Трепанбиопсия також є обов'язковою у хворих на лімфогранулематоз.
Прогноз захворювання залежить від стадії, наявності (категорія А) або відсутності (категорія Б) симптомів інтоксикації, а також від гістологічної будови пухлини. Найбільш сприятливим морфологічним варіантом є лимфоидное переважання, далі в міру погіршення прогнозу слідують нодулярний склероз, змішано-клітинний варіант, лімфоїдневиснаження.
Основним методом лікування хворих на лімфогранулематоз є променева терапія. Для лікування використовуються високоенергетичні джерела випромінювання. Обсяг опромінення залежить від стадії, гістологічного варіанту, а також від наявності системних симптомів.
При IA-IIA стадіях проводиться опромінення всіх лімфатичних колекторів вище діафрагми, а також селезінки і поперекових лімфатичних вузлів. 1Б-НБ стадіях здійснюється тотальне опромінення лімфатичних вузлів і селезінки. При ША стадії показано опромінення всіх лімфатичних вузлів, включаючи вузли воріт, печінки і селезінки. При ШБ стадії можливе опромінення всіх органів черевної порожнини до дози 20 Гр із захистом свинцевими блоками нирок після дози 12 Гр; потім опромінення триває як при ПБ стадії. Зазвичай проводиться опромінення фігурними полями спочатку але одну сторону діафрагми до сумарної дози 40-44 Гр, потім після 4-6- тижневої перерви виконується опромінення лімфатичних колекторів по іншу сторону діафрагми. У хворих III стадії опромінення може здійснюватися за методикою альтернирующего розщепленого курсу, при якому підводиться доза порядку 20-25 Гр по одну сторону діафрагми. Потім без перерви також в дозі 20-25 Гр опромінюють колектори по іншу сторону діафрагми, після чого повертаються до опромінення першої, а потім і другий зон по 20 Гр на кожну. Ця методика дозволяє всього за 5 тижнів підвести до всіх зон дозу радикального рівня.
У хворих з наявністю системних симптомів інтоксикації і / або органним поразкою широко використовується субтотальне опромінення тілі (СТОТ) разовими осередковими дозами 1,5 Гр до сумарної дози 4,5-6,0 Гр. Таке опромінення є альтернативою системної хіміотерапії.
Променева терапія є єдиним методом лікування тільки при I-IIA стадії в разі прогностично сприятливих морфологічних варіантів. Іноді і при цих стадіях використовується хіміопроменеве лікування.
Хіміотерапія також відноситься до основних методів лікування хворих на лімфогранулематоз. Монохіміотерапія застосовується рідко, в основному у літніх хворих, а також при безперервно рецидивуючому перебігу процесу. Поліхіміотерапія широко використовується при лікуванні первинних хворих, при генералізованої формі, а також при початково локальному процесі в поєднанні з опроміненням. У самостійному плані хіміотерапія показана при 4В стадії. Відмітна риса лікарської протипухлинної терапії при лімфогранулематозі -многокурсовое лікування.
Найбільш ефективними схемами лікування вважаються ЦОПП (циклофосфан, онковін, прокарбазін, преднізолон); ОПП (то ж без циклофосфана); МОПП (мустарген, онковін, прокарбазін, преднізолон); МПП (мустарген, прокарбазін, преднізолон); МАБО ((мустарген, адриамицин, блеоміцин, онковін), ЦВПП (циклофосфан, вінбластин, натулан, преднізолон); АБДВ (адриамицин, блеоміцин, декарбазін, вінбластин) і ін.
Хіміопроменеве лікування - основний вид терапії лімфогранулематозу. При II-IIIA стадії лікування зазвичай починають з 3-6 курсів поліхіміотерапії, на другому етапі використовують променеву терапію по описаним вище схемами, потім проводять ще не менше трьох курсів поліхіміотерапії.
В даний час показники 5-річної виживаності у хворих на лімфогранулематоз в залежності від стадії коливаються від 40-55 до 80-90%. Хворі, які прожили 5 років без рецидиву, мають 95% шансів на остаточне одужання.
Злоякісні лімфоми - Лімфосаркома
Лімфосаркома - це злоякісна пухлина, морфологічним субстратом якої є клітинні елементи лімфоїдного ряду, клінічно характеризується ураженням лімфатичних вузлів і різних органів, лімфогенним і гематогенним метастазуванням з лейкемізацією у 20% хворих. У структурі захворюваності злоякісними гемобластозами на частку лімфосарком припадає близько 15%, по частоті вони поступаються лише лімфогранулематозу. У більшості випадків лимфосаркома має В-клітинне походження, Т-клітинні варіанти зустрічаються набагато рідше.
Основними гістологічними формами лімфосарком є: нодулярна; лимфоцитарная, лімфоплазмоцитарна, Пролімфоцітарний, лімфобластний і імунобластні.
Клініка залежить від локалізації пухлинного вогнища, в більшості випадків хвороба починається з збільшення периферичного лімфатичного вузла або групи вузлів. При органних ураженнях симптоми відповідають опухолевому поразки даного органу. Діагноз лімфосаркомі переважно гістологічний. При морфологічному підтвердженні діагнозу проводиться рентгенологічне дослідження органів грудної клітини, шлунково-кишкового тракту, радіонуклідної оцінку кісток, печінки і селезінки, ультразвукову та комп'ютерну їх оцінку. Обов'язковою є трепанбиопсия кісткового мозку і вивчення Мієлограма. Лапаротомія і спленектомія при лімфосаркомі, враховуючи часте гематогенне метастазування, не проводяться.
Для лімфосаркоми характерно швидке залучення в пухлинний процес екстранодальних органів і тканин, особливо кісткового мозку, який уражається у 20% хворих з розвитком лейкозу. Лімфосаркомі часто метастазують в печінку (20-40%), селезінка вдруге втягується в процес у 20-30% хворих. Первинна локалізація пухлини спостерігається в ліктьових, підборіддя, потиличних областях, чого практично не буває при лімфогранулематозі.
Основним методом лікування лімфосарком є хіміо-терапевтичний. Більшість протипухлинних препаратів алкилирующие, антиметаболіти, антибіотики, препарати рослинного походження, кортикостероїди - застосовуються для лікування лімфосарком. Монохіміотерапія (циклофосфан, хлорбутин, вінкристин) викликає ремісії у 30-60% хворих, при цьому повна регресія пухлинних вогнищ досягається тільки в 10-20% спостережень. Наступаючі ремісії є нетривалими - 1-4 міс. Застосування двох і більше цитостатиків дозволяє досягати безпосереднього ефекту у 75-95% хворих лімфосаркома, тривалість ремісії збільшується до 15-45 міс. Найбільш поширені схеми поліхіміотерапії лімфосарком - циклофосфан, вінкристин, преднізолон; вінкристин, метотрексат, 6-меркаптопурин, преднізолон; циклофосфан, вінкристин, преднізолон, блеоміціі і ін.
Променева терапія застосовується в основному при I-II стадії процесу і дозволяє домогтися повної резорбції пухлини у 40-60% хворих. Найкращі результати променевої терапії лімфосаркомі досягнуті при ураженні мигдаликів і носоглотки. Методика опромінення при локальних стадіях полягає в опроміненні уражених лімфатичних вузлів і регіонарних зон. При звичайному режимі фракціонування сумарні осередкові дози доводяться до 40-45 Гр.
Хірургічне втручання при лімфосаркомі має обмежене значення, однак при локалізації пухлини в шлунково-кишковому тракті, яєчках, щитовидної і молочних залозах оперативне лікування не тільки можливо, але й призводить до тривалого лікування 30-40% хворих.
Найбільш ефективним на сьогоднішній день визнано хіміопроменеве лікування хворих лімфосаркома. Як правило, при початкових стадіях хвороби першим етапом проводиться опромінення уражених зон, після чого проводяться курси поліхіміотерапії, перераховані вище. У випадках поширеного захворювання лікування починається з хіміотерапії, а потім проводиться опромінення залишкових пухлинних вогнищ. Комбіноване хіміопроменеве лікування дозволяє домагатися повної регресії пухлин у 85-88% хворих, середня тривалість ремісії при цьому перевищує 40 міс. При 1-П стадії п'ятирічне виживання хворих після хіміолучеяого лікування в деяких клініках досягає 80-85%.
Злоякісні лімфоми - Ретнкулосаркома
Ретикулосаркома (гістіобластная злоякісна лімфома) - злоякісна пухлина, морфологічним субстратом якої є гістіоціт. Клініка і діагностика ретікулосаркому не відрізняється від такої при лімфосаркомі. Ретикулосаркома зустрічається в будь-якому віці, частіше хворіють чоловіки. На ранніх етапах розвитку хвороби відзначається локальне ураження лімфатичних вузлів, селезінки, кісток і інших органів. При прогресуванні процесу відзначається инфильтрирующий зростання. Генералізація відбувається шляхом метастазування у віддалені органи і тканини.
Клінічні прояви хвороби різноманітні і залежать від локалізації пухлини і ступеня її поширення. Ретикулосаркома инфильтрирует підлеглі тканини, шкіру, проростає судини і нерви і викликає нестерпні болі. При залученні в процес кісткового мозку відбувається його лейкемізація з розвитком картини гострого мієлобластний, рідше гістіомонобластного лейкозу.
Основним методом діагностики є гістологічне дослідження пухлини. Виявлення великих ретикулярних клітин або атипових поліморфних ретикулярних клітин свідчить на користь рстікулосаркоми. Діагностика ступеня поширеності процесу здійснюється тими ж методами, як при лімфосаркомі.
Основним методом лікування ретікулосаркоми є хіміотерапія. Застосовують ті ж препарати і схеми, що і для лікування лімфосарком, але при цьому віддається перевага алкилирующим препаратів (сарколізін, циклофосфан) і поєднанню антрациклинов (рубомицин, адріаміціі) з цітозінарабінозідом. Застосування ноліхіміотерапіі призводить до досягнення об'єктивного ефекту у 50- 70% хворих, проте тривалість ремісій невелика і складає всього кілька місяців.
Ретикулосаркома чутлива до променевої терапії, яку застосовують як компонент комплексного лікування, в основному, при 1-П стадії. Сумарні осередкові дози доводяться до 50-60 Гр.
Хірургічне лікування ретікулосаркому проводять, як правило, при локалізації пухлини в шлунково-кишковому тракті.
Прогноз при ретікулосаркоми несприятливий, середня тривалість життя хворих не перевищує двох-трьох років.
В Київському центрі Фунготерапії, біорегуляції і Аюрведи ведуть прийом кваліфіковані лікарі нетрадиційної медицини. Вартість консультації 300 гривень. Історії хвороб і результати лікування ви можете переглянути за цим за посиланням.
Записатися на прийом ви можете за телефонами: (097) 231-74-44, (050) 331-74-44, (063) 187-78-78, +38 (098) 583-85-85 (Viber), +38 (093) 688-25- 88 (WhatsApp, Telegram) e-mail:Ця електронна адреса захищена від спам-ботів. У вас повинен бути включений JavaScript для перегляду.

















 Багато користувачів месенджерів використовують додаток Telegram, як як на відміну від Viber нові учасники групи можуть бачити попередню переписку в групі. Для приєднання до групи "Нетрадиційна Медицина" в Telegram відскануйте QR код або перейдіть за посиланням-запрошення
Багато користувачів месенджерів використовують додаток Telegram, як як на відміну від Viber нові учасники групи можуть бачити попередню переписку в групі. Для приєднання до групи "Нетрадиційна Медицина" в Telegram відскануйте QR код або перейдіть за посиланням-запрошення 




















